
青春痘的正式名稱是痤瘡(Acne vulgaris),其好發於青春期,根據研究指出幾乎15~17歲的人都經歷過[1],然而脫離青春期的成人(20-29年齡段中有64%的人及在30-39年齡段中有43%的人)仍有此困擾[2]。
青春痘是一種慢性皮膚疾病,會造成瘙癢、紅腫、痛等,除此之外也會影響到我們的生活品質,但是只要正確的了解青春痘與其治療,並接受相關治療就可以有效控制病情甚至根治不再發生。
形成青春痘的原因
青春痘其實是一種毛囊炎,當毛囊及皮脂腺被阻塞時,會引起發炎反應,因此在皮脂腺發達的地方,例如:臉部、前胸及背部等都可能會發生。我們在進入青春期後,受到性荷爾蒙的影響,皮脂分泌增加,毛孔也隨之增大,在正常情形下,毛孔可以順利排出這些皮脂,進而減緩肌膚的水份流失和傳遞體內的抗氧化物[3]。可是在青春痘患者身上只要這個過程中出了問題就可能會產生痘痘了。
痘痘的成因主要可以分為四項[4]
1.皮脂腺分泌旺盛,產生過多的皮脂。由於荷爾蒙、飲食、外界刺激等因素,過量的皮脂和角質無法順利排出毛孔後,開放式粉刺(comedones)就產生了。
2.毛囊角化異常(follicular hyperkeratinization)。排出的管道由於角化異常,使得毛孔被阻塞,皮脂和角質更難排出,這時就會形成閉鎖性粉刺。
3.毛囊內痤瘡桿菌(Propionibacterium acnes)增生。在封閉的毛孔環境中,會提供給厭氧性痤瘡桿菌良好的環境生長,造成感染。
4.毛囊出現發炎反應。皮脂未能排出、粉刺擠壓周邊組織及痤瘡桿菌造成發炎反應,此時進一步形成發炎性青春痘。
在釐清青春痘的主要成因後,我們整理了青春痘的常見種類,讓大家可以對照,了解自己臉上的痘痘是哪一型!
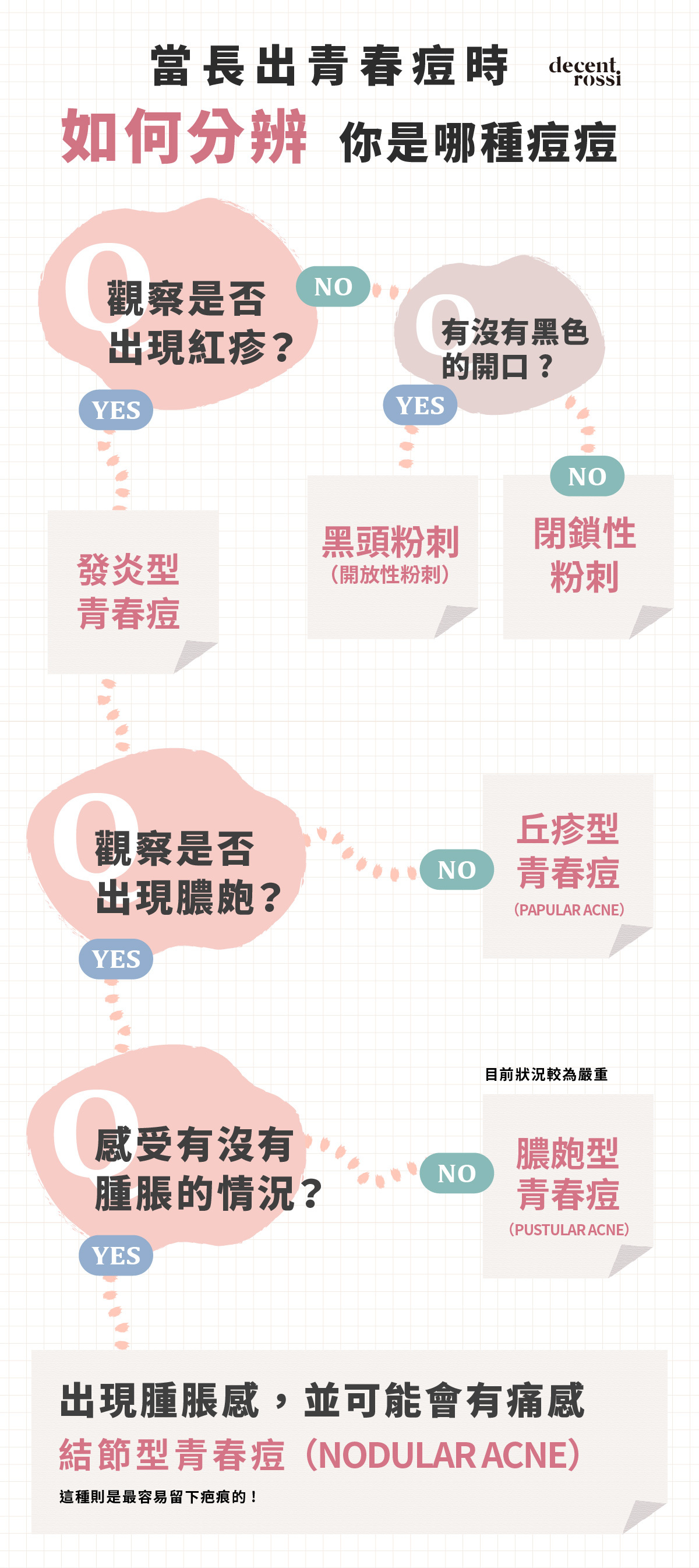
當長出青春痘時,如何分辨你是哪種痘痘 (下圖五種類青春痘讓您參考)
Q1.觀察是否出現紅疹?
如果沒有紅疹,代表是粉刺,再來則是觀察有沒有黑色的開口,如果有,就是開放性粉刺(黑頭粉刺),如果沒有就是閉鎖性粉刺。而出現紅疹代表是發炎性青春痘
Q2.觀察是否出現膿皰?
如果沒有長出膿皰,那就是丘疹型青春痘(Papular acne),是相對於後兩種類型的表淺發炎反應,此時位於毛囊中的微小粉刺並沒有破開。
Q3.感受有沒有腫脹的情況?
在發現膿皰後如果沒有明顯的腫脹情況,就是代表此時毛囊中的粉刺已經破開,痘痘開始化膿,這樣的痘痘叫做膿皰型青春痘(Pustular acne)表示目前狀況較為嚴重。
Q4.出現腫脹感,並可能會有痛感
此時膿皰範圍較大,皮膚紅腫明顯,痤瘡桿菌侵襲位置可能達到真皮層,這種則是結節型青春痘(Nodular acne),是最容易留下疤痕的


兩類型治療方式:外用藥物、口服藥物
目前臨床上醫師在了解病患的青春痘成因和類型後,會以不同的成因去針對性治療,然而青春痘是一種多因子且型態多變的慢性皮膚疾病,醫師會根據患者的狀況、體質及藥物特性去調整用藥,接下來我們為各位大致說明治療藥物:

外用藥物
外用A酸(Topical retinoid)
主要作用是消除粉刺、抑制粉刺的形成、幫助毛囊正常角化及抗發炎[5],也因此外用A酸藥物可作為第一線治療藥物,其可以加強其他局部外用藥的治療效果外,更可以在口服藥物治療結束後,接續維持抗痘效果。然而A酸還是存在副作用,對於肌膚有一定刺激性,初期會引起皮膚發紅、乾燥、脫皮和光敏感性,需要一段時間適應,此外我們也建議外用A酸在睡前使用,做好足夠的保濕就可以減少副作用對你的影響。
過氧化苯(Benzoylperoxide, BP)
具有抗菌作用,可以有效減少痤瘡桿菌並減少粉刺的產生,此外和抗生素一同使用可以降低抗藥性[6]。由於其容易造成乾燥、脫皮、刺激性等副作用,因此會建議在夜間局部塗抹。在合併治療中,過氧化苯會降低A酸的活性,因此需要分開不同時段使用。
外用抗生素(Topical antibiotics)
可以有效減少痤瘡桿菌在毛囊中增生及抑制發炎反應[7],目前常使用的局部抗生素包含Clindamycin、Erythromycin、Tetracycline等,但是由於單獨使用可能會產生抗藥性,因此建議搭配A酸或過氧化苯一起使用。
杜鵑花酸(Azelaic acid)
會讓毛孔角化現象正常化,同時有抗菌與抗發炎作用[8],但比較適合處理粉刺型痤瘡。相較於A酸其皮膚刺激性較弱,所以適用於敏感性肌膚的患者。
水楊酸(Salicylic acid)
主要通過改善皮膚異常角化現象來保持毛孔的潔凈,同時也有抗發炎的作用,是許多市售抗痘指示藥(Over The Counter Drug, OTC)的成分之一[8]。

口服藥物
口服抗生素比起外用抗生素能夠更快發揮作用,因此多應用於中重度患者,不過也容易造成全身性的副作用,例如胃腸道不適,光敏感性等,因此在使用該類藥物需要按時服藥,不可擅自停藥,直到醫師確認皮膚狀況已經完全控制。臨床上以四環黴素類(Tetracycline)為第一線用藥,例如去氧羥四環素(Doxycycline)和美諾四環素(Minocycline)。這些口服抗生素不能用在9歲以下的孩童及孕婦,因為可能造成發育中的牙齒產生變色及減少骨骼生長[9, 10]。
口服A酸(Oralisotretinoin)
是目前可以完全對抗青春痘的四大成因的藥物,其可以是皮脂分泌顯著減少,進而抑制痤瘡桿菌的生長,另外口服A酸可以抑制發炎反應,還能促進細胞分化,改善角化異常的現象[11, 12]。由於其治療效果很明顯,因此副作用也會相對嚴重,在臨床上多用於重度或頑固型的青春痘治療,其副作用包含皮脂及黏膜分泌減少、高血脂、肝功能異常[13],但懷孕婦女嚴禁使用口服A酸,因為其會造成致畸胎[14]。使用口服A酸時除了做好保濕之外,也要聽從醫師及藥師的指導來使用藥物,如果出現嚴重副作用請立即向你的皮膚科醫師諮詢。
荷爾蒙療法(Hormonal agents)
通過抑制體內的雄性素,減少皮脂的過度分,因此此種療法只適用於女性,作為替代性療法。
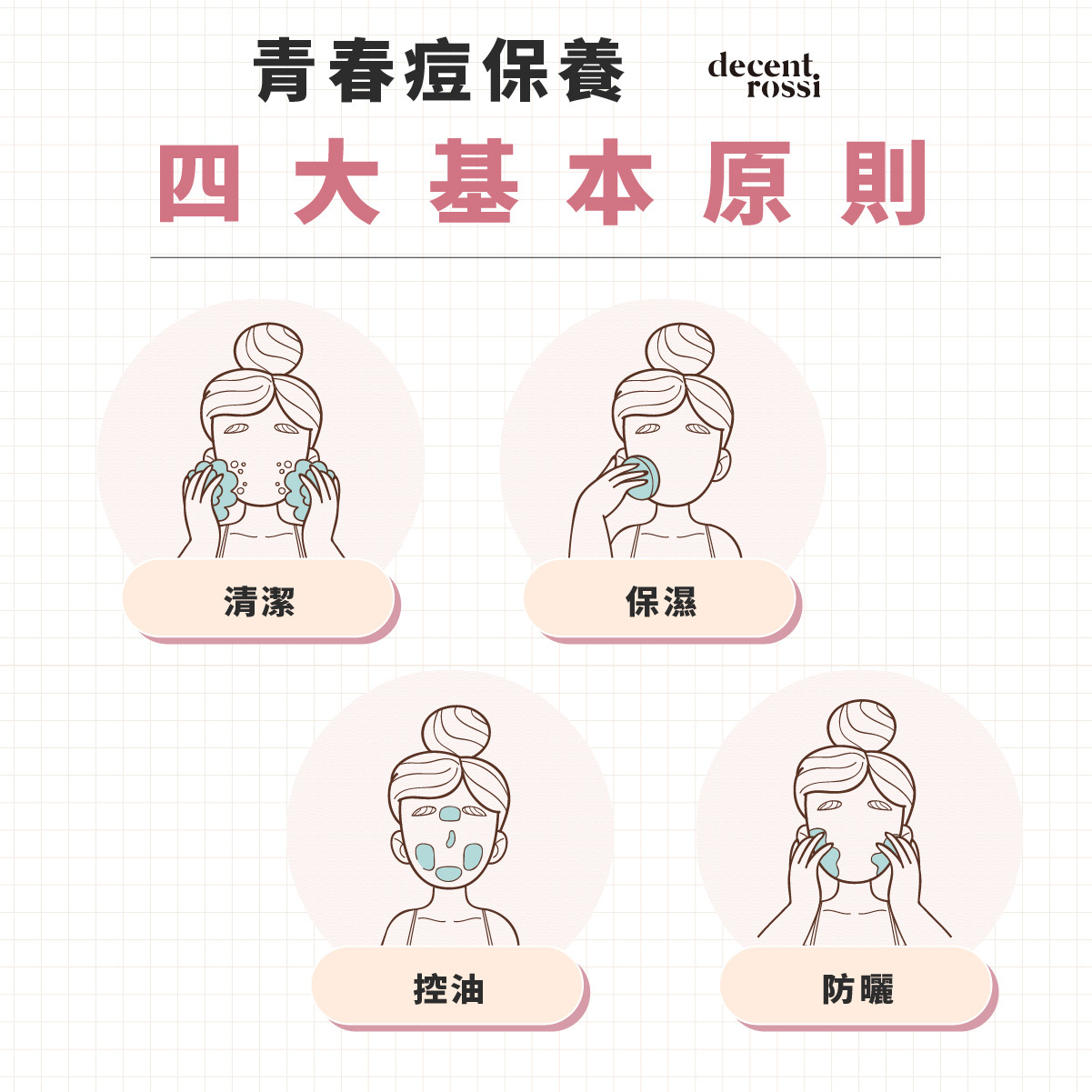
面對青春痘,我們該如何做才能有效抗痘呢?
在了解青春痘的治療方式後,還需要我們有正確的保養觀念才能有效的抗痘。首先是不要自己亂擠痘痘,擠壓可能會造成發炎和痤瘡桿菌擴散,或者將手上細菌帶入其他毛孔中,造成反復性感染。此外青春痘保養有四大基本原則:清潔、保濕、控油、防曬。
1.正確清潔
根據美國皮膚科醫學會的建議,希望我們每日清潔兩次並在流汗後洗臉。我們應該選用溫和的清潔產品(無酒精成分),搭配溫水以指腹繞圈的方式清潔,記得不可用力搓揉,使用洗臉巾等清潔用品,反而可能進一步刺激皮膚。此外,使用毛巾擦臉時可以使用輕壓的方式,同時毛巾要定期更換,不然會成為細菌的溫床,造成青春痘的反覆感染。
2.適度保濕
保濕絕對不能忽略,首先皮膚的角化過程要正常發生,就需要在正常的濕度,其次一旦過於乾燥,則皮脂也會開始大量分泌,提供痤瘡桿菌生長環境,使得肌膚狀況再次惡化。保濕成分應選用質地清爽且不會造成粉刺產生的產品,在洗臉後也建議使用保濕產品,將水分保持在肌膚中。
3.控油
除了使用控油型的保養品外,我們還應該保持健康的作息,避免熬夜,此外長期的壓力也會造成青春痘進一步惡化[15]。目前並沒有充分的研究指出吃油炸辛辣食物、巧克力等會使青春痘更嚴重,但我們建議還是需要注意飲食習慣,應根據個人體質情況進行調整。
4.防曬
目前並沒有研究指出陽光可能導致青春痘的產生,但是過度的曝曬紫外線會啟動皮膚的保護機制導致黑色素沈澱[16]。如果青春痘沒有經過正確的治療,產生傷口時,癒合後可能會產生暗沈的痘疤形成。此外,做好防曬也可以避免紫外線對於肌膚產生傷害,因此建議青春痘患者可以塗抹清爽不油膩的防曬乳或帽子、口罩等物理性防曬。
參考資料
1.Law, M., et al., Acne prevalence and beyond: acne disability and its predictive factors among Chinese late adolescents in Hong Kong. Clinical and experimental dermatology, 2010. 35(1): p. 16-21.
2. Schäfer, T., et al., Epidemiology of acne in the general population: the risk of smoking. British journal of dermatology, 2001. 145(1): p. 100-104.
3.Makrantonaki, E., R. Ganceviciene, and C.C. Zouboulis, An update on the role of the sebaceous gland in the pathogenesis of acne. Dermato-endocrinology, 2011. 3(1): p. 41-49.
4.Jappe, U., Pathological mechanisms of acne with special emphasis on Propionibacterium acnes and related therapy. Acta dermato-venereologica, 2003. 83(4).
5.Thielitz, A. and H. Gollnick, Topical Retinoids in Acne Vulgaris. American Journal of Clinical Dermatology, 2008. 9(6): p. 369-381.
6.Fulton Jr, J.E., A. Farzad‐Bakshandeh, and S. Bradley, Studies on the mechanism of action of topical benzoyl peroxide and vitamin A acid in acne vulgaris. Journal of cutaneous pathology, 1974. 1(5): p. 191-200.
7.Mills Jr, O., et al., Bacterial resistance and therapeutic outcome following three months of topical acne therapy with 2% erythromycin gel versus its vehicle. Acta dermato-venereologica, 2002. 82(4).
8.Akhavan, A. and S. Bershad, Topical Acne Drugs. American Journal of Clinical Dermatology, 2003. 4(7): p. 473-492.
9.Tan, H.-H., Antibacterial therapy for acne: a guide to selection and use of systemic agents. American journal of clinical dermatology, 2003. 4: p. 307-314.
10.Ochsendorf, F., Minocycline in acne vulgaris: benefits and risks. American journal of clinical dermatology, 2010. 11: p. 327-341.
11.Nelson, A.M., et al., 13-cis Retinoic acid induces apoptosis and cell cycle arrest in human SEB-1 sebocytes. Journal of Investigative Dermatology, 2006. 126(10): p. 2178-2189.
12.Geiger, J.-M., et al., Oral 13-cis retinoic acid is superior to 9-cis retinoic acid in sebosuppression in human beings. Journal of the American Academy of Dermatology, 1996. 34(3): p. 513-515.
13.Zaenglein, A.L., et al., Guidelines of care for the management of acne vulgaris. Journal of the American academy of dermatology, 2016. 74(5): p. 945-973. e33.
14.Dai, W.S., J.M. LaBraico, and R.S. Stern, Epidemiology of isotretinoin exposure during pregnancy. Journal of the American Academy of Dermatology, 1992. 26(4): p. 599-606.
15.Bhate, K. and H. Williams, Epidemiology of acne vulgaris. British Journal of Dermatology, 2013. 168(3): p. 474-485.
16.Brenner, M. and V.J. Hearing, The protective role of melanin against UV damage in human skin. Photochem Photobiol, 2008. 84(3): p. 539-49.






